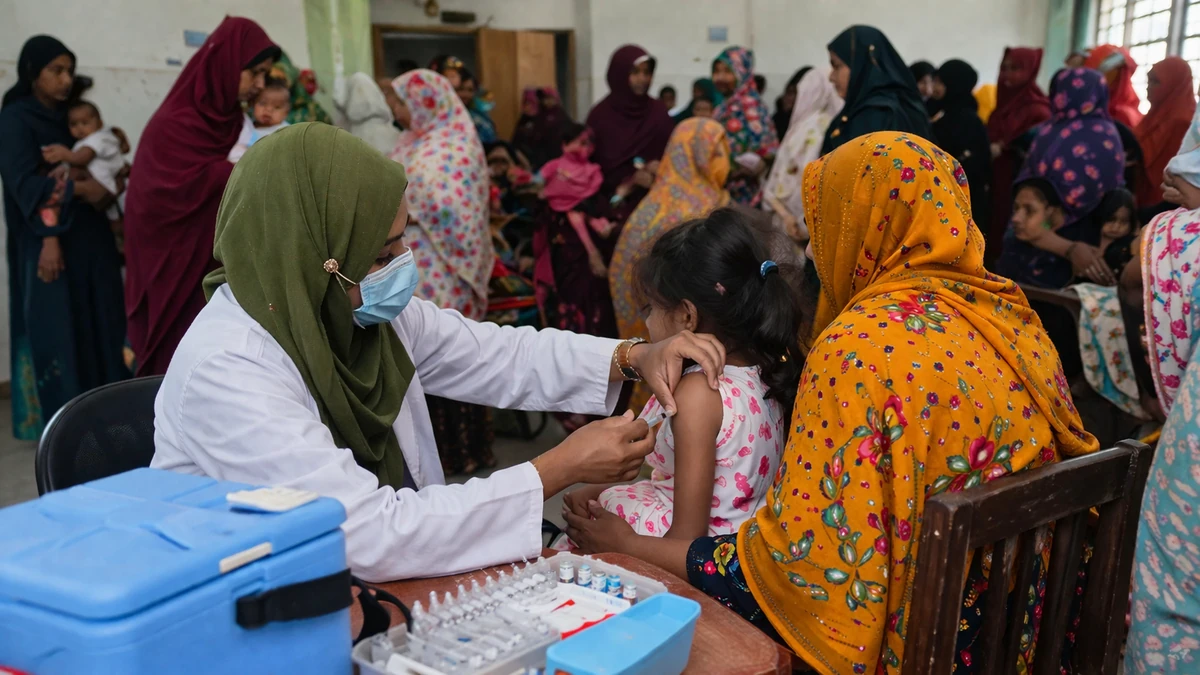
麻疹疫情再起:孟加拉国的警报为何牵动国际社会
据多家国际媒体近日报道,孟加拉国正遭遇一轮值得高度警惕的麻疹疫情,死亡人数估计已超过100人,当地政府已启动紧急疫苗接种行动。这一消息之所以迅速引发国际关注,不仅因为“麻疹”在人们印象中原本属于已有成熟疫苗、可有效预防的传统传染病,更因为这次疫情所呈现出的特征,暴露出发展中国家公共卫生体系中长期积累的脆弱环节。
对中国读者而言,麻疹并不是陌生名词。很多成年人小时候都经历过学校统一接种疫苗、社区卫生服务站通知补种的过程。在中国,麻疹防控早已被纳入常规免疫规划,公众对其认知往往停留在“老病种、可防可控”的层面。但从孟加拉国这轮疫情可以看到,在全球化和人口高流动背景下,一种“本可通过疫苗预防”的疾病,一旦碰上接种漏洞、医疗资源紧张、儿童营养不足和人口密集居住等多重因素,依然可能迅速升级为严峻的公共卫生事件。
从新闻披露的信息来看,目前已确认的核心情况主要有三点:其一,孟加拉国麻疹疫情已经形成较大范围传播;其二,相关死亡人数被估计为100余人,但其中部分病例仍可能处于核实和统计完善过程中;其三,当局并未仅依靠常规医疗体系应对,而是直接启动了紧急预防接种。这说明,当地卫生部门很可能已经判断,疫情传播速度和免疫缺口规模已超过日常防控机制所能从容应付的范围。
这也是为何此次事件不只是孟加拉国一国的卫生新闻,而是被视为亚洲乃至全球公共卫生安全的一次现实提醒。尤其在国际人员往来逐步恢复的当下,任何一个人口密集国家发生高传染性疾病流行,都可能外溢为更广泛区域的风险议题。
“百余人死亡”意味着什么:数字背后不是简单感染,而是防线失守
在公共卫生报道中,一个容易被忽视的问题是:死亡数字本身并不只是结果,更是判断传播阶段和防控效能的重要信号。麻疹的传染性极强,在医学界一直被视为最容易在人群中扩散的病毒性疾病之一。若已经出现“百余人死亡”的估算,通常意味着疫情并非偶发的零星病例,而是经历了一段时间的持续传播,且感染者中相当一部分未能得到及时有效的诊疗。
需要指出的是,报道中使用“估计”或“推定”这一措辞,并不意味着疫情本身不严重,而往往说明在疫情发展过程中,统计系统仍存在时间差。特别是在医疗资源有限、检测与报告链条不够顺畅的地区,偏远乡村、城市贫民区或临时安置点的死亡病例,未必能够第一时间纳入全国统一数据库。因此,现场估算数字和最终官方公布数据之间存在一定差距,是国际公共卫生事件中较常见的现象。
从疾病机理看,麻疹并不只是“发烧、出疹子”这么简单。对于营养状况较差、基础免疫力不足的儿童来说,麻疹可引发肺炎、严重腹泻、脱水、脑炎等并发症,甚至会使原本脆弱的身体状态进一步恶化。在发达地区,麻疹病死率通常较低,主要原因在于患者能较快获得诊断、退热、补液、抗感染处理以及并发症监测;但在医疗条件有限的环境中,同样的病毒可能造成完全不同的后果。
换句话说,孟加拉国这轮疫情中的死亡,并不能仅理解为“病毒太厉害”,更应被视为公共卫生系统多重短板叠加后的放大效应。它包括疫苗覆盖不均、基层卫生网点不足、儿童营养问题突出、家长就医延迟、疫情监测滞后,以及突发流行时应急资源调配能力有限等因素。这一点,与中国多年来强调“预防为主、防治结合”的公共卫生理念,形成了鲜明对照。
为什么是麻疹:一种已有疫苗的疾病,缘何在今天仍会大规模反弹
很多人会有疑问:麻疹疫苗早已普及,为什么今天还会出现大范围流行?答案并不复杂,但也绝不单一。首先,麻疹虽然可通过疫苗有效预防,但要真正形成群体免疫,需要相当高且持续稳定的接种覆盖率。并不是说一个国家公布了较高的平均接种率,就意味着所有地区、所有人群都获得了保护。现实中,最危险的恰恰是“平均值掩盖下的不均衡”。
比如,在城市中心区,儿童可能按时完成两剂次接种;但在城乡接合部、流动人口聚居区、灾害多发地区、边远农村和贫困家庭中,接种记录中断、漏种、未完成全程免疫等问题,可能集中存在。一旦这些局部区域形成免疫空白,病毒就可能以此为突破口,在短时间内快速传播。
孟加拉国正面临这样的典型结构性风险。这个国家人口密度高,城市化速度快,部分区域居住拥挤,公共卫生资源分布又不够均衡。在这样的环境中,麻疹一旦出现,就很容易通过家庭、学校、市场、公共交通等场景迅速扩散。对儿童尤其如此,因为他们在学校、社区和家庭中的接触频率高,而许多感染又发生在症状尚未完全明确的阶段。
其次,疫情的卷土重来还与新冠疫情后的“免疫缺口”密切相关。过去几年,全球不少低收入和中等收入国家的常规免疫项目受到冲击。一些地区因为医疗系统将主要资源转向应对新冠,常规儿童接种被迫延期;一些家庭因封锁、经济压力、交通中断等原因未按时带孩子接种;还有一些基层卫生人员在疫情后流失,导致疫苗追踪和补种体系恢复缓慢。这种问题不会立刻显现,但会在几年之后集中反映为某些年龄段儿童的免疫屏障明显变薄。
从这个意义上说,孟加拉国此次麻疹疫情,不应被视为一次孤立的偶发事件,而更像是疫情时代遗留公共卫生空账的一次集中爆发。它提醒各国,常规免疫体系一旦中断,后果未必立即出现,但风险会像“堆积的干柴”一样,在未来某一时点被点燃。
人口密集、跨境流动与灾害风险:孟加拉国的结构性脆弱性不容低估
如果说疫苗接种缺口是表层原因,那么孟加拉国所面临的深层挑战,则是人口、地理、经济与社会环境共同作用下形成的结构性脆弱。
首先是人口密度。孟加拉国长期被视为世界上人口最密集的国家之一。高密度居住意味着疾病传播链条更短,单个感染者在有限空间内接触他人的频率更高。尤其在低收入社区、临时住房区和卫生条件较差的区域,家庭成员间共用空间,社区公共设施负荷大,一旦有儿童感染麻疹,病毒就可能迅速在邻里之间传播。相比之下,中国在经历多年基层防疫体系建设后,社区网格化管理、学校晨检制度、儿童免疫档案等机制已较为成熟,这也是控制类似疾病扩散的重要制度基础。
其次是人口流动性。南亚地区存在较为频繁的跨境劳务流动、探亲往来和脆弱人口迁移。对一些生活不稳定的人群而言,完整保留儿童接种记录、按时完成第二剂疫苗接种,并不是一件容易的事。卫生部门要持续追踪这些人群的接种状态,难度远高于静态社区管理。在这样的背景下,麻疹流行的风险天然高于医疗资源充足、人口管理更精细的国家。
再者,孟加拉国还面临洪水、风暴等自然灾害的反复冲击。每逢灾害发生,原本就不稳固的基层医疗服务更容易中断。疫苗需要冷链保存,运输、储存、接种和信息登记环环相扣,一旦道路受损、供电不稳、人员分散,整个接种网络就会变得脆弱。与此同时,灾后人员临时集中安置,生活空间更加拥挤,也为麻疹这类高传染性疾病提供了传播条件。
因此,看待这次疫情,不能简单归结为“有人没打疫苗”,而应看到其背后是卫生体系、住房条件、灾害应对能力和基层治理水平相互交织的问题。国际社会之所以高度关注,也正因为麻疹只是表面现象,暴露出来的却是一整套公共卫生安全链条中的薄弱环节。
紧急接种只是第一步:真正的考验在于监测、治疗和基层信任
孟加拉国当局启动紧急疫苗接种,是当前最直接、也是最必要的控制手段。对麻疹这类高传染性疾病来说,应急接种的核心目的不是治疗已经感染的患者,而是在最短时间内补齐易感人群的免疫屏障,阻断新的传播链。这通常意味着卫生部门需要迅速锁定高风险区域,优先覆盖婴幼儿、儿童、学校集体、流动人口聚居地以及医疗薄弱社区。
但从国际公共卫生经验看,紧急接种绝不是“打完针就结束”。真正能否压住疫情,取决于几个环节能否同步推进。
第一,是病例发现和报告速度。麻疹早期症状包括发热、咳嗽、流涕、结膜充血,之后出现皮疹。若基层医务人员对疑似病例识别不足,或报告链条层级过长,疫情往往在被“看见”之前已经扩散开来。因此,建立灵敏的哨点监测体系、提高基层识别能力,对遏制传播至关重要。
第二,是重症救治能力。麻疹本身可防,但已经发病的儿童仍需要及时治疗。包括补液、营养支持、控制继发感染、监测呼吸系统并发症等,这些都需要基础医疗资源作支撑。如果只强调接种,却忽视对重症患儿的救治,死亡数字就很难迅速下降。
第三,是社区信任与信息传递。疫苗供应充足不等于接种率自然上升。家长是否愿意带孩子前往接种点,是否相信卫生人员的通知,是否知道补种的重要性,是否能够承担交通和时间成本,这些看似“软性”的问题,往往决定一场应急免疫行动的效果。国际组织在很多国家推进接种项目时,越来越重视与当地社区领袖、教师、宗教人士合作,就是因为公共卫生不仅是技术问题,也是社会动员问题。
第四,是后续的常规免疫修复。如果一次紧急接种结束后,原有的儿童常规免疫网络并未恢复,那么未来仍可能在新的年龄组中再次出现免疫空白。换言之,应急行动只能“灭火”,要想真正减少复发,就必须把常规接种、母婴保健、基层门诊和儿童健康档案重新稳固起来。
对中国读者意味着什么:这不是遥远的“南亚新闻”
从地理距离看,孟加拉国疫情似乎离中国公众日常生活较远;但从公共卫生逻辑看,这类事件绝不是可以轻描淡写带过的“异国新闻”。在国际航班、商务出行、留学交流和跨境劳务往来不断恢复的背景下,任何一个地区出现高传染性疾病暴发,都会进入各国出入境检疫和旅行健康风险评估的视野。
尤其要看到,麻疹的传染能力极强,对未完成免疫程序的婴幼儿、免疫功能低下者以及不清楚自身接种史的人群来说,外部疫情并非没有现实影响。中国这些年在口岸卫生检疫、疾病预警和预防接种体系方面积累了较强经验,但公共卫生从来不是“一劳永逸”的事,必须建立在持续高覆盖接种和及时信息披露基础之上。
对于普通中国家庭而言,这条新闻首先是一个现实提醒:儿童免疫规划不能掉以轻心。很多家长平时对发热、感冒十分敏感,但对“按时完成疫苗接种”反而容易抱有侥幸心理,觉得晚一点无妨,或者认为某些老牌疫苗“意义不大”。事实上,正是这些已被证明有效的基础疫苗,才构成了现代公共卫生最稳固、也最具性价比的防线。中国能够长期维持较低的麻疹流行水平,靠的不是运气,而是一代又一代公共卫生工作者在基层持续推进接种、登记、补种和监测的结果。
其次,这场疫情也让人重新理解“全球卫生共同体”并非抽象概念。今天的疾病传播早已不被国界完全限制。一个国家常规免疫体系的缺口,可能在未来转化为更广泛区域的风险。尤其亚洲国家人口多、流动快、联系密切,公共卫生安全的相互依赖程度实际上高于许多人的直观感受。
再进一步说,中国近年来不断参与国际卫生合作、疫苗援助与应急医疗支持,也正是基于这种现实判断。帮助别国提升常规免疫和基层卫生能力,不仅具有国际人道意义,也是在维护区域公共安全。站在中国读者熟悉的语境里理解,这有点像防洪体系中的“上游治理”——问题如果在源头得不到控制,最终影响的不只是一个地方。
一场本可避免的悲剧,给亚洲公共卫生留下哪些启示
孟加拉国麻疹疫情最令人沉重之处在于,它本质上是一场“本可在相当程度上避免”的悲剧。麻疹不是一种没有疫苗、没有防治经验的新发疾病。国际社会对其传播规律、危险因素、接种策略和应急控制方法,早已有相当成熟的认识。也正因为如此,当一个国家仍因麻疹导致百余人死亡,所折射出的就不只是病毒威胁,更是预防体系没能及时覆盖到最脆弱人群。
这场疫情至少带来三重启示。
其一,公共卫生最怕“平均数幻觉”。一个国家即便整体接种率看起来不低,只要在某些地理区域、社会阶层或流动人口中存在集中漏种,就可能成为疫情爆发点。未来各国在评估免疫水平时,不能只看全国平均值,更要看局部短板和边缘人群。
其二,常规免疫体系的重要性,远高于事后救火。紧急接种固然重要,但代价远高于平时稳妥完成儿童常规接种。如果说疫情暴发后的应急响应像“灭火”,那么日常免疫规划就是提前修好防火墙。对资源有限国家而言,最划算的公共卫生投入往往不是大规模危机后的补救,而是平时看似不起眼、却十分关键的基层疫苗接种和儿童健康管理。
其三,卫生安全必须放在更宽的社会背景中理解。疫苗能否打到孩子身上,背后关联的是冷链、道路、供电、基层人员培训、灾害应对、贫困家庭可及性、社会沟通能力等一整套基础条件。单靠某一项技术措施,并不能彻底解决问题。这也是为什么国际社会越来越强调“卫生体系韧性”——不是只在危机中有能力反应,而是在平时就能稳定运转。
对亚洲地区而言,孟加拉国的这次疫情是一记不容忽视的警钟。它提醒人们,在经济增长、城市扩张和国际流动加快的同时,最基础的儿童免疫体系不能成为被遗忘的角落。对中国读者来说,这条新闻最值得记住的并不只是“百余人死亡”这一数字本身,而是数字背后那句极具现实意味的提醒:公共卫生的真正防线,常常不在聚光灯下,而是在社区门诊、疫苗接种本、基层医生上门通知和家长按时带孩子接种的每一个日常细节里。
从这个角度看,孟加拉国麻疹疫情不是一个孤立的南亚事件,而是一堂面向整个亚洲的公共卫生公开课。它告诉我们,疾病防控从来不是等到医院人满为患才开始,而是在风平浪静时,把那些看似普通、琐碎、重复的预防工作,一针一针、一户一户、一步一步真正落实下去。


0 留言